|
|
Preguntas y Respuestas
|
|
¿Por qué no puedo dar lactancia materna mientras estoy en tratamiento con quimioterapia?
(Pregunta de Emma. 20-12-2018)
(Pregunta de Emma. 20-12-2018)
La lactancia materna hay que interrumpirla durante el tratamiento con quimioterapia debido a efectos secundarios potencialmente graves para el niño y la continuación con ella es variable ya que depende del fármaco quimioterápico que se esté administrando y de la vida media que presente para su eliminación. Algunos fármacos tardan días en eliminarse, otros semanas y en muchos casos hay que suspender la lactancia materna definitivamente. Debe consultar siempre con su especialista quien conoce su tratamiento y le orientará sobre la mejor opción durante el periodo de lactancia.
Si desea información sobre la relación entre fármacos y lactancia materna, puede consultar la web de la Asociación para la Promoción e Investigación científica y cultural de la Lactancia Materna (APILAM) en la siguiente dirección: http://www.e-lactancia.org
Si desea información sobre la relación entre fármacos y lactancia materna, puede consultar la web de la Asociación para la Promoción e Investigación científica y cultural de la Lactancia Materna (APILAM) en la siguiente dirección: http://www.e-lactancia.org
¿Es peligroso quedarme embarazada mientras estoy en tratamiento con quimioterapia?, ¿tengo que optar por algún método anticonceptivo? (Pregunta de Emma. 20-12-2018)
|
Si está pensando en quedarse embarazada y está en tratamiento con quimioterapia debe saber que muchos de estos fármacos son teratógenos, es decir, que estando en periodo de gestación, es capaz de alterar el desarrollo embrionario normal causando, en la mayor parte de los casos, malformaciones en el niño. Los teratógenos o agentes teratogénicos son sustancias que atraviesan la barrera placentaria y dañan al feto que crece dentro de ella.
Los riesgos que tiene para un feto el hecho de que la madre esté sometida a quimioterapia varían dependiendo del estado gestacional. Durante las dos primeras semanas de gestación, el cigoto se encuentra en proceso de división y una agresión que dañe sus células conlleva un alto riesgo de aborto. Durante el periodo embrionario (desde la segunda a la octava semana de gestación), se pueden producir malformaciones estructurales. Y a partir de las ocho semanas de gestación y durante el periodo fetal, la aplicación de medicamentos antineoplásicos se relaciona con una restricción en el crecimiento intrauterino y bajo peso al nacer. Debido a estos inconvenientes, el mejor consejo para estos casos, es que decida posponer el embarazo hasta que su médico le aconseje el mejor momento con los mínimos riesgos para usted y para su hijo. Si ya está embarazada y debe administrarse quimioterapia, hecho poco frecuente ya que ocurre en uno de cada mil embarazos, será necesaria la participación de un equipo multidisciplinar (obstetras, hematólogos, oncólogos, pediatras,…), para tomar las decisiones adecuadas tanto para la madre como para el feto. |
¿Por qué no se puede trabajar en Hematología estando embarazada?. (Pregunta de Lucía Morales. 14-07-2018)
|
El problema no está en trabajar en Hematología, el problema está en el manejo de citostáticos. Sabemos que muchas de estas sustancias han demostrado ser cancerígenas, mutagénicas y teratógenas y que su manejo debe realizarse de acuerdo con normas especiales, aceptadas internacionalmente.
El Instituto Nacional de Seguridad e Higiene en el Trabajo (NTP 740: Exposición laboral a citostáticos en el ámbito sanitario. 2006) nos dice que: "Aunque existen tecnología y medios organizativos que permiten trabajar con cistostáticos con total seguridad, la mayoría de recomendaciones publicadas sobre manejo de citostáticos desaconsejan su manipulación a mujeres embarazadas, a las que planifiquen un embarazo a corto plazo, a madres en período de lactancia, madres de hijos con malformaciones congénitas o con historias de abortos espontáneos, personas con historias de alergias o tratamientos previos con citostáticos, radiaciones o ambos. Estas recomendaciones se basan en estudios que han establecido una relación entre exposición ocupacional frente a citostáticos y la aparición de malformaciones fetales, alteraciones menstruales, infertilidad y mutagenicidad urinaria. Aunque no se trata de estudios concluyentes, se recomienda informar adecuadamente al personal de la situación para que esté capacitado de realizar la elección, basándose en su situación concreta y dado el caso, ofrecerle un puesto de trabajo alternativo”. |
Existe mucha bibliografía sobre el tema y si quieres iniciar su estudio empezamos recomendándote el siguiente trabajo:
Viñeta Ruiz, Maite, Gallego Yanez, Mª José, & Villanueva, Ghino Patricio. (2013). Manejo de citostáticos y salud reproductiva: revisión bibliográfica. Medicina y Seguridad del Trabajo, 59(233), 426-443. https://dx.doi.org/10.4321/S0465-546X2013000400007
Viñeta Ruiz, Maite, Gallego Yanez, Mª José, & Villanueva, Ghino Patricio. (2013). Manejo de citostáticos y salud reproductiva: revisión bibliográfica. Medicina y Seguridad del Trabajo, 59(233), 426-443. https://dx.doi.org/10.4321/S0465-546X2013000400007
¿Por qué un paciente hematológico en remisión completa no puede ser donante de sangre ni de médula si está totalmente curado?. (Pregunta de Ana Belén. 23-11-2016)
Las guías para la donación de medula ósea establecen como una de las contraindicaciones absolutas el “haber padecido enfermedad tumoral, hepática, hematológica u otra patología que suponga un riesgo de transmisión para el receptor”. Por otra parte, las guías para la donación de sangre, establecen que “deben excluirse como donantes las personas con cualquier tipo de enfermedad de la sangre (leucemias, síndromes mieloproliferativos, hemoglobinopatías, enzimopatías etc.)”.
Sin entrar en complejas explicaciones científicas y médicas, estos son los principales motivos por los que está contraindicada la donación de médula y la donación de sangre en pacientes con determinadas enfermedades hematológicas: PRIMERO, la posibilidad de recaída, aunque sea mínima, de algunas de estas patologías. SEGUNDO, los efectos de los tratamientos recibidos (quimioterapia y radioterapia) sobre el ADN celular. TERCERO, las consecuencias de las múltiples transfusiones sanguíneas recibidas, como la posibilidad de una sobrecarga de hierro en sangre. Y CUARTO el riesgo de aparición de la Enfermedad Injerto contra Huésped (EICH) en pacientes sometidos a alotrasplante”.
Sin entrar en complejas explicaciones científicas y médicas, estos son los principales motivos por los que está contraindicada la donación de médula y la donación de sangre en pacientes con determinadas enfermedades hematológicas: PRIMERO, la posibilidad de recaída, aunque sea mínima, de algunas de estas patologías. SEGUNDO, los efectos de los tratamientos recibidos (quimioterapia y radioterapia) sobre el ADN celular. TERCERO, las consecuencias de las múltiples transfusiones sanguíneas recibidas, como la posibilidad de una sobrecarga de hierro en sangre. Y CUARTO el riesgo de aparición de la Enfermedad Injerto contra Huésped (EICH) en pacientes sometidos a alotrasplante”.
.¿Cómo se realiza la donación de Médula Ósea? (Pregunta de Ariadna. (26-10-2016)
|
|
A través de la red de internet podemos encontrar gran cantidad de información sobre la Donación de Médula Ósea.
Para responder a tu pregunta, hemos seleccionado la información que nos ofrece más confianza... ... de la Fundación Josep Carreras Contra la Leucemia, te presentamos un vídeo de 12 minutos y una Guía del Donante de Médula Ósea. Para acceder a la Guía, pulsar sobre el siguente enlace: http://www.fcarreras.org/es/guia-del-donante-de-medula-osea_4792.pdf |
De la web de la Junta de Andalucía (Consejería de Salud, Servicio Andaluz de Salud), hemos escogido una página en la que podrás encontrar vídeos sobre trasplantes y uno de ellos trata sobre el “Trasplante médula ósea y cordón umbilical”…
http://www.juntadeandalucia.es/servicioandaluzdesalud/principal/documentosacc.asp?pagina=gr_serviciossanitarios3_12_3
… y una página donde se ofrece información sobre la Donación y trasplante de progenitores hematopoyéticos: médula ósea, sangre periférica y cordón umbilical. Junta de Andalucía:
http://www.juntadeandalucia.es/servicioandaluzdesalud/principal/documentosAcc.asp?pagina=gr_serviciossanitarios3_6_2_3
http://www.juntadeandalucia.es/servicioandaluzdesalud/principal/documentosacc.asp?pagina=gr_serviciossanitarios3_12_3
… y una página donde se ofrece información sobre la Donación y trasplante de progenitores hematopoyéticos: médula ósea, sangre periférica y cordón umbilical. Junta de Andalucía:
http://www.juntadeandalucia.es/servicioandaluzdesalud/principal/documentosAcc.asp?pagina=gr_serviciossanitarios3_6_2_3
CENTRO DE REFERENCIA EN JAÉN PARA DONACIÓN DE MÉDULA ÓSEA. (Enlace: http://www.centrotransfusionjaen.com/inicio.html)
Centro de Transfusión Sanguínea de Área de Jaén. Carretera de Bailén-Motril, s/n. 23009. Teléfono: 953 008 300
Centro de Transfusión Sanguínea de Área de Jaén. Carretera de Bailén-Motril, s/n. 23009. Teléfono: 953 008 300
.¿Qué cuidados tiene que seguir un paciente que ha pasado por un autotrasplante de células madre? (Pregunta de María G. (14-01-2016)
|
Los cuidados tras un Autotrasplante de “células madre” (Autotrasplante de Progenitores Hematopoyéticos) son sencillos y están encaminados a la prevención de infecciones y a la observaciones de posibles complicaciones.
En la UGC de Hematología del CH de Jaén, días antes del alta médica, los pacientes que han pasado por un autotrasplante son informados sobre los cuidados que han de seguir en domicilio, visualizan una película y se les entrega información por escrito. Durante los días que restan para el alta, se resuelven dudas y se les prepara para afrontar una nueva etapa en su vida. Si quiere conocer esos cuidados, visualice el vÍdeo y lea las recomendaciones. |
¿Por qué algunos pacientes sienten NÁUSEAS y a veces VÓMITOS antes del tratamiento con quimioterapia?. (Pregunta de Paqui. 07-12-2015)
|
Las náuseas y vómitos son considerados uno de los efectos adversos más preocupantes en el tratamiento con quimioterapia (QT).
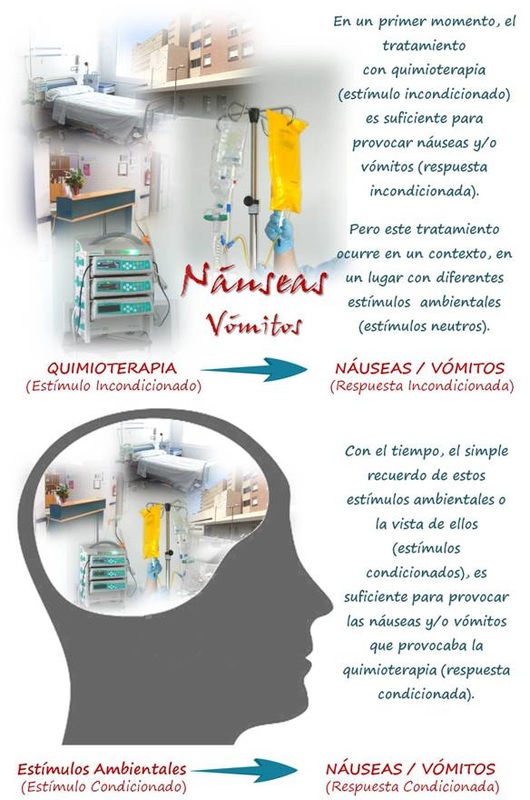
Su incidencia y aparición es variable y dependen principalmente del riesgo emético de la QT administrada (capacidad de producir vómito) y también de algunos factores individuales (ansiedad, número de ciclos de quimioterapia, historia previa de náuseas y/o vómitos, expectativas, edad, etc.). Cuando se comienza un tratamiento con QT, estos efectos pueden aparecer durante las primeras 24 horas (agudos) o prolongarse hasta 1-2 semanas (retardados). En algunos pacientes que han recibido varios ciclos de tratamiento existe un tercer tipo de náuseas y vómitos asociados a QT que se caracterizan por aparecer en las horas anteriores a su administración, nos referimos a las náuseas y vómitos anticipatorios. Estos síntomas son considerados una “respuesta aprendida por condicionamiento clásico” y su adquisición y mantenimiento se explica como resultado de la asociación de un estímulo aversivo (en este caso, la quimioterapia) con un estímulo contextual (imágenes del hospital o sala de tratamiento, olores, vistas de la enfermera o médico, etc.). Según los estudios consultados y a pesar de las continuas mejoras en los antieméticos, entre el 10% y el 44% de los pacientes que reciben tratamientos con quimioterapia experimentan este efecto. |
¿Por qué el "linfoma del manto" se llama así?. (Pregunta de Ariadna. 14-12-2015)
|
El linfoma es la neoplasia maligna de la sangre más común. Ocurre cuando las células del sistema inmunitario llamadas linfocitos, crecen y se multiplican sin control. Las dos formas principales de linfoma son el Linfoma de Hodgkin (LH o Enfermedad de Hodgkin) y el Linfoma No Hodgkin (LNH).
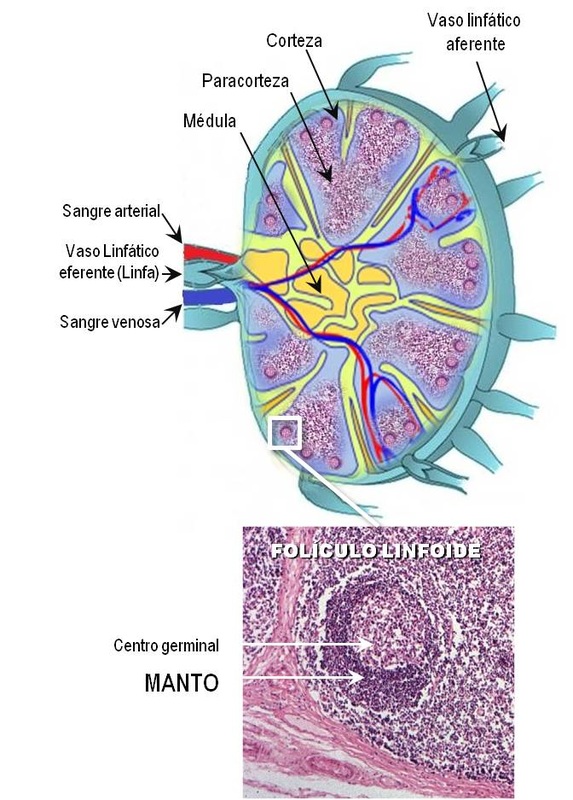
Nuestro cuerpo tiene dos tipos principales de linfocitos que pueden convertirse en linfomas: los linfocitos B (su función principal es la defensa contra los gérmenes a través de la secreción de anticuerpos) y los linfocitos T o células T (que contribuyen a las defensas inmunitarias de varias formas: dirigiendo y regulando las respuestas inmunes o atacando directamente a virus, hongos o tejidos trasplantados). El “linfoma de células del manto” es un tipo de LNH de las células B y se llama así porque las células tumorales originalmente proceden de la "zona de manto" de los ganglios. Es un linfoma raro (representa el 5%-7% de todos los LNH) y afecta principalmente a hombres mayores de 60 años. Células del manto. Si observamos los tejidos, dentro del ganglio linfático distinguimos varias zonas (ver figura). Una de ellas es la corteza, área rica en células B, en ella podemos distinguir los folículos primarios (ricos en linfocitos B maduros en reposo) y los folículos secundarios (que se forman a partir de los primarios tras la estimulación antigénica), con su manto y su centro germinal. |
Es en el manto de los folículos de los ganglios donde los linfocitos B se pueden transformar y multiplicar de forma descontrolada, lo que da lugar a una acumulación de células del linfoma, produciendo un agrandamiento del ganglio linfático. Estas células del linfoma pueden pasar a los conductos linfáticos y a la sangre y pueden diseminarse hacia otros ganglios linfáticos o tejidos como la médula ósea, el hígado o el tubo gastrointestinal.
¿TIENES DUDAS?,... ¿QUIERES SABER MÁS?,...
Consúltanos sobre Cuidados, Tratamientos, Enfermedades Hematológicas,...
Si quiere hacer otra pregunta PULSE AQUÍ